Diabetes Symptoms Causes Prevention in Hindi :- यह ‘साइलेंट किलर’ धीरे-धीरे शरीर को नुकसान पहुंचाता है। इस ब्लॉग में जानिए शुरुआती लक्षण, कारण, बचाव और समय पर जांच की जरूरत—ताकि आप और आपके प्रियजन सुरक्षित रहें।
Diabetes Symptoms Causes Prevention in Hindi
फ्री स्क्रीनिंग चेकलिस्ट डाउनलोड करेंसामग्री-सूची
- परिचय
- क्यों नहीं पता चलता?
- डायबिटीज़ के प्रकार
- शुरुआती लक्षण
- कब और कौन-सी जांच कराएं
- अनदेखी के खतरे
- मुख्य कारण/जोखिम कारक
- बचाव: आहार, व्यायाम, तनाव
- भारत में स्थिति
- डॉक्टर कब दिखाएं
- सैंपल 7-Day लो-GI मील प्लान
- घर पर आसान वर्कआउट प्लान
- आम गलतफहमियां
- FAQs
- निष्कर्ष
डायबिटीज़ सिर्फ एक बीमारी नहीं, बल्कि एक दीर्घकालिक मेटाबॉलिक स्थिति है जो बिना शोर किए वर्षों तक अंग-अंग को प्रभावित कर सकती है। इसके शुरुआती संकेत अक्सर इतने हल्के होते हैं कि लोग उन्हें थकान, काम का तनाव या बढ़ती उम्र समझकर टाल देते हैं। परिणाम—जब तक पता चलता है, तब तक रक्त वाहिकाओं, नसों, आंख, किडनी और हृदय पर असर शुरू हो चुका होता है।
सार: नियमित जांच + सचेत जीवनशैली = डायबिटीज़ जोखिम में ठोस कमी।
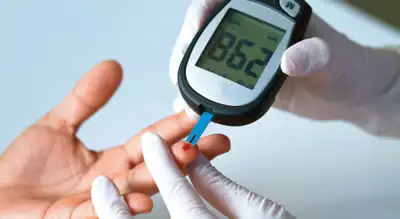
1) क्यों नहीं पता चलता कि डायबिटीज़ है?

- लक्षण धीमे-धीमे बढ़ते हैं: बार-बार पेशाब, हल्की प्यास, थकान, धुंधलापन—ये संकेत मामूली महसूस होते हैं।
- हेल्थ चेकअप की अनदेखी: वार्षिक शुगर टेस्ट अभी भी बहुत कम लोग कराते हैं।
- जागरूकता/मानसिकता: “तकलीफ़ नहीं तो जांच क्यों?”—यही सोच सबसे बड़ा कारण है।
- लाइफस्टाइल: निष्क्रिय दिनचर्या, अनियमित नींद, जंक फूड और तनाव जोखिम बढ़ाते हैं।
टिप: 30+ आयु, परिवार में इतिहास, अधिक वज़न, हाई BP/लिपिड्स, PCOS या गर्भकालीन डायबिटीज़ का इतिहास—तो साल में कम से कम एक HbA1c कराएं।
2) डायबिटीज़ के प्रकार
2.1 टाइप-1 डायबिटीज़
ऑटोइम्यून स्थिति जिसमें पैनक्रियाज़ इंसुलिन बनाना बंद कर देता है; प्रबंधन के लिए आजीवन इंसुलिन थेरेपी आवश्यक होती है।
2.2 टाइप-2 डायबिटीज़
सबसे सामान्य स्वरूप; शरीर इंसुलिन का प्रभावी उपयोग नहीं कर पाता (इंसुलिन रेज़िस्टेंस)। सुधारयोग्य जीवनशैली कारकों से गहरा संबंध।
2.3 गर्भावधि (Gestational) डायबिटीज़
गर्भावस्था में विकसित; जन्म के बाद सामान्य हो सकती है लेकिन भविष्य में टाइप-2 का जोखिम बढ़ाती है।
3) शुरुआती लक्षण जिन्हें लोग नजरअंदाज करते हैं
- लगातार थकान, दिन में झपकी का मन
- बार-बार पेशाब आना (विशेषकर रात में)
- ज्यादा प्यास या मुंह का सूखना
- बिना वजह वजन घटना या बढ़ना
- घाव का देर से भरना, बार-बार संक्रमण
- धुंधला दिखाई देना/सिरदर्द
- हथेलियों/पैरों में झनझनाहट
- त्वचा/मसूड़ों की समस्या
एक्शन: इनमें से 2-3 संकेत 2 हफ्ते से अधिक दिखें तो FPG, PP और HbA1c जांच कराएं।
4) कब और कौन-सी जांच करानी चाहिए?
| टेस्ट | किसके लिए | कितनी बार | क्या बताता है |
|---|---|---|---|
| Fasting Plasma Glucose (FPG) | 35+ उम्र, जोखिम समूह | 6–12 महीने | उपवास के बाद ब्लड शुगर |
| Post-Prandial (2-घंटे बाद) | सभी जिन्हें संदेह/लक्षण हों | 6–12 महीने | भोजन के बाद शुगर नियंत्रण |
| HbA1c | प्रीडायबिटीज़/डायबिटीज़ मैनेजमेंट | 3–6 महीने | पिछले ~3 महीनों का औसत शुगर |
| OGTT | गर्भावस्था/सीमांत केस | डॉक्टर निर्देशानुसार | ग्लूकोज़ टॉलरेंस |
नोट: रेफरेंस रेंज/फ्रीक्वेंसी डॉक्टर द्वारा आपकी मेडिकल हिस्ट्री के अनुसार तय होगी।
5) अनदेखी के खतरे (Complications)
- हृदय रोग व स्ट्रोक: धमनियों का सख्त होना, हाई ब्लड प्रेशर, लिपिड असंतुलन।
- किडनी नुकसान: माइक्रो-एलब्यूमिन्यूरिया से क्रॉनिक किडनी डिज़ीज़ तक।
- आंख: डायबिटिक रेटिनोपैथी, ग्लूकोमा का जोखिम।
- न्यूरोपैथी/पैरों की समस्या: सुन्नपन, अल्सर, संक्रमण—आगे चलकर गंभीर जटिलताएं।
- दांत/मसूड़े: संक्रमण और सूजन का अधिक जोखिम।
6) मुख्य कारण/जोखिम कारक
- ऊर्जा-घनी, शर्करा/मैदा-प्रधान डाइट; ट्रांस-फैट, मीठे पेय
- शारीरिक गतिविधि की कमी (5,000 से कम कदम/दिन)
- बढ़ता वज़न/पेटी चर्बी (उच्च BMI/कमर का घेरा)
- परिवार में इतिहास, उम्र, PCOS
- तनाव, अनियमित नींद, स्लीप एपनिया
7) बचाव: आहार, व्यायाम, तनाव प्रबंधन
7.1 आहार (Nutrition)
- लो-GI कार्ब्स: बाजरा, जौ, ओट्स, दालें, क्विनोआ, ब्राउन/रेड राइस (पोर्शन कंट्रोल)।
- प्रोटीन: दाल-चना-राजमा, पनीर/टोफू, अंडे, मछली/चिकन (यदि सेवन करते हों)।
- फाइबर: सलाद, मौसमी सब्जियां, अलसी/चिया; फाइबर तृप्ति और ग्लूकोज़ स्पाइक कम करता है।
- मीठे पेय/रिफाइंड कार्ब्स सीमित: सॉफ्ट ड्रिंक्स, पैकेज्ड जूस, मिठाइयां—विशेष मौकों पर ही और कम मात्रा।

7.2 व्यायाम (Physical Activity)
- प्रतिदिन कम से कम 30 मिनट ब्रिस्क वॉक या 6–8k कदम।
- स्ट्रेंथ ट्रेनिंग सप्ताह में 2–3 दिन—बॉडी-वेट/रिसिस्टेंस बैंड।
- NEAT बढ़ाएं—सीढ़ियां, छोटे पैदल सफ़र, खड़े होकर कॉल।
7.3 तनाव/नींद
- प्रतिदिन 10–15 मिनट प्राणायाम/मेडिटेशन।
- 7–8 घंटे की गुणवत्तापूर्ण नींद; सोने-जागने का निश्चित समय।
8) भारत में डायबिटीज़ की स्थिति (संक्षेप)
- कुल प्रभावित जनसंख्या बहुत बड़ी है; शहरी और अर्ध-शहरी क्षेत्रों में प्रसार तेज़ी से बढ़ा है।
- जांच/जागरूकता की कमी के कारण 10 में से ~4 लोग बिना पता के जीते रहते हैं।
- ग्रामीण इलाकों में स्क्रीनिंग/फॉलो-अप तक पहुंच अपेक्षाकृत कम।
अभियान: वार्षिक हेल्थ-चेक, कॉर्पोरेट/स्कूल-आधारित शिविर, प्राथमिक हेल्थ-केयर स्तर पर OGTT/HbA1c की उपलब्धता बढ़ाना।
9) डॉक्टर कब दिखाएं?
- लक्षण 2–3 सप्ताह से बने रहें या अचानक वजन घटे
- दृष्टि धुंधली, पैरों में जलन/सुन्नपन
- बार-बार संक्रमण, घाव देर से भरना
- गर्भावस्था के दौरान शुगर ऊंची
अपने शहर के एंडोक्राइनोलॉजिस्ट/फिजीशियन से अपॉइंटमेंट लें—कॉन्टैक्ट पेज पर सूची देखें।
10) सैंपल 7-Day लो-GI मील प्लान (इंस्पिरेशन)
*यह सामान्य सुझाव है; अपनी मेडिकल स्थिति/एलर्जी/धर्म/पसंद के अनुसार न्यूट्रिशनिस्ट से कस्टम प्लान बनवाएं।*
| दिन | नाश्ता | दोपहर | रात |
|---|---|---|---|
| सोम | ओट्स-दालिया + उबले अंडे/पनीर | ब्राउन राइस + राजमा + सलाद | मिलेट रोटी + मिक्स-वेज + दही |
| मंगल | बेसन चीला + दही | क्विनोआ पुलाव + ककड़ी-टमाटर | ग्रिल्ड चिकन/टोफू + सौतेड सब्जियां |
| बुध | उपमा/पोहा + मूंगफली | मिलेट खिचड़ी + रायता | 2 रोटी + दाल + हरी सब्जी |
| गुरु | दही + फल (सेब/अमरूद) | चना सलाद बाउल | फिश करी/मशरूम करी + ब्राउन राइस |
| शुक्र | एग/पनीर भुर्जी + मिलेट टोस्ट | मेथी/मिस्सी रोटी + मिक्स दाल | व्होल-व्हीट पास्ता + सब्जियां |
| शनि | स्मूदी (बिना चीनी) + नट्स | डोसा + सांभर (कम तेल) | चिकन/सोया स्ट्यू + सलाद |
| रवि | स्प्राउट्स चाट + नींबू | बाजरा रोटी + भिंडी/लौकी + दाल | वेज/एग सूप + स्टिर-फ्राई |
11) घर पर आसान वर्कआउट प्लान (20–30 मिनट)
- 5 मिनट वार्म-अप: जगह पर मार्च, आर्म सर्कल्स
- 12–15 मिनट सर्किट (2–3 राउंड): स्क्वैट्स, पुश-अप्स (दीवार/घुटनों पर), ग्लूट ब्रिज, प्लैंक (20–30 सेकंड), रेज़िस्टेंस-बैंड रो
- 5–10 मिनट कूल-डाउन + स्ट्रेचिंग + दीर्घ श्वास
भोजन के 10–15 मिनट बाद 5–10 मिनट टहलना पोस्ट-प्रांडियल शुगर में मददगार हो सकता है।
12) आम गलतफहमियां (Myths vs Facts)
- मिथ: “शुगर नहीं खाऊंगा तो डायबिटीज़ नहीं होगी।”
तथ्य: कुल डाइट क्वालिटी, कैलोरी, वज़न, गतिविधि—सभी प्रभाव डालते हैं। - मिथ: “जब लक्षण होंगे तब जांच कराऊंगा।”
तथ्य: डायबिटीज़ अक्सर बिना लक्षण के आगे बढ़ती है—स्क्रीनिंग अनिवार्य है। - मिथ: “दवा शुरू की तो हमेशा दवा ही लेनी पड़ेगी।”
तथ्य: कई केसों में जीवनशैली सुधार से दवा कम/बदल सकती है—डॉक्टर की देखरेख जरूरी।
13) अक्सर पूछे जाने वाले प्रश्न
डायबिटीज़ का पता कैसे चलता है?
FPG, PP, HbA1c और कुछ केसों में OGTT। रेफरल वैल्यू डॉक्टर बताएंगे। क्या टाइप-2 को रिवर्स किया जा सकता है?
कई लोगों में वज़न घटाना, मसल-मास बढ़ाना, गुणवत्ता-पूर्ण आहार और सतत गतिविधि से दीर्घकालिक नियंत्रण संभव होता है। डायबिटीज़ में मीठा?
पोर्शन-कंट्रोल के साथ लो-GI फल और त्योहारों पर सीमित मिठाई; मीठे पेय से बचें। जांच कितनी बार?
जोखिम समूह: 6–12 माह; प्रीडायबिटीज़/मैनेजमेंट: 3–6 माह—डॉक्टर बताएंगे।
14) निष्कर्ष
डायबिटीज़ को नजरअंदाज करना महंगा पड़ सकता है—लेकिन समय पर जांच, सचेत आहार, नियमित व्यायाम और तनाव-नींद प्रबंधन से आप खतरे को काफी घटा सकते हैं। याद रहे: डरना नहीं, टालना नहीं—जानना और संभलना है।
अपना HbA1c कब कराया था?
हमारी मुफ्त डायबिटीज़ स्क्रीनिंग चेकलिस्ट और 7-Day लो-GI प्लान PDF पाएं—ईमेल दर्ज करें: मुझे भेजें
एड-ऑन: प्रिंटेबल स्क्रीनिंग चेकलिस्ट (शॉर्ट)
- आयु 30+ या परिवार में इतिहास?
- कमर का घेरा/वज़न बढ़ा?
- नींद कम, स्ट्रेस ज़्यादा?
- मीठे पेय/जंक फूड का नियमित सेवन?
- बीते 12 महीनों में FPG/PP/HbA1c कराया?
आगे पढ़ें
डिस्क्लेमर: यह लेख केवल शैक्षिक उद्देश्य के लिए है। व्यक्तिगत चिकित्सा सलाह के लिए अपने चिकित्सक से संपर्क करें।
© DailyWellness — हेल्थ वेलनेस गाइड





